برکٹ لیمفوما کا جائزہ
برکٹ لیمفوما لیمفوما کی سب سے زیادہ جارحانہ ذیلی قسم ہے، اور اسے سب سے تیزی سے بڑھنے والا – یا کینسر کی سب سے زیادہ جارحانہ قسم سمجھا جاتا ہے۔
چونکہ یہ بہت تیزی سے شروع ہوتا ہے اور پھیلتا ہے، اس لیے تشخیص کے بعد بہت جلد اس کا علاج شدید کیمو امیونو تھراپی سے کرنے کی ضرورت ہے۔ تاہم، کیونکہ کیموتھراپی تیزی سے بڑھتے ہوئے خلیات پر بہترین کام کرتی ہے، یہ برکٹ لیمفوما کے خلیات کو تباہ کرنے میں بہت مؤثر ہے۔
برکٹ لیمفوما والے بہت سے لوگ ٹھیک ہو سکتے ہیں۔
بی سیل لیمفوسائٹس کو سمجھنا
Burkitt Lymphoma B-cell lymphocytes کا کینسر ہے، لہذا Burkitt Lymphoma کو سمجھنے کے لیے آپ کو اپنے B-cell lymphocytes کے بارے میں تھوڑا سا جاننے کی ضرورت ہے۔
بی سیل لیمفوسائٹس:
- سفید خون کے خلیے کی ایک قسم ہیں۔
- آپ کو صحت مند رکھنے کے لیے انفیکشن اور بیماریوں سے لڑیں۔
- یاد رکھیں کہ آپ کو ماضی میں انفیکشن ہوا تھا، لہذا اگر آپ کو وہی انفیکشن دوبارہ ہوتا ہے، تو آپ کے جسم کا مدافعتی نظام اس سے زیادہ مؤثر طریقے سے اور تیزی سے لڑ سکتا ہے۔
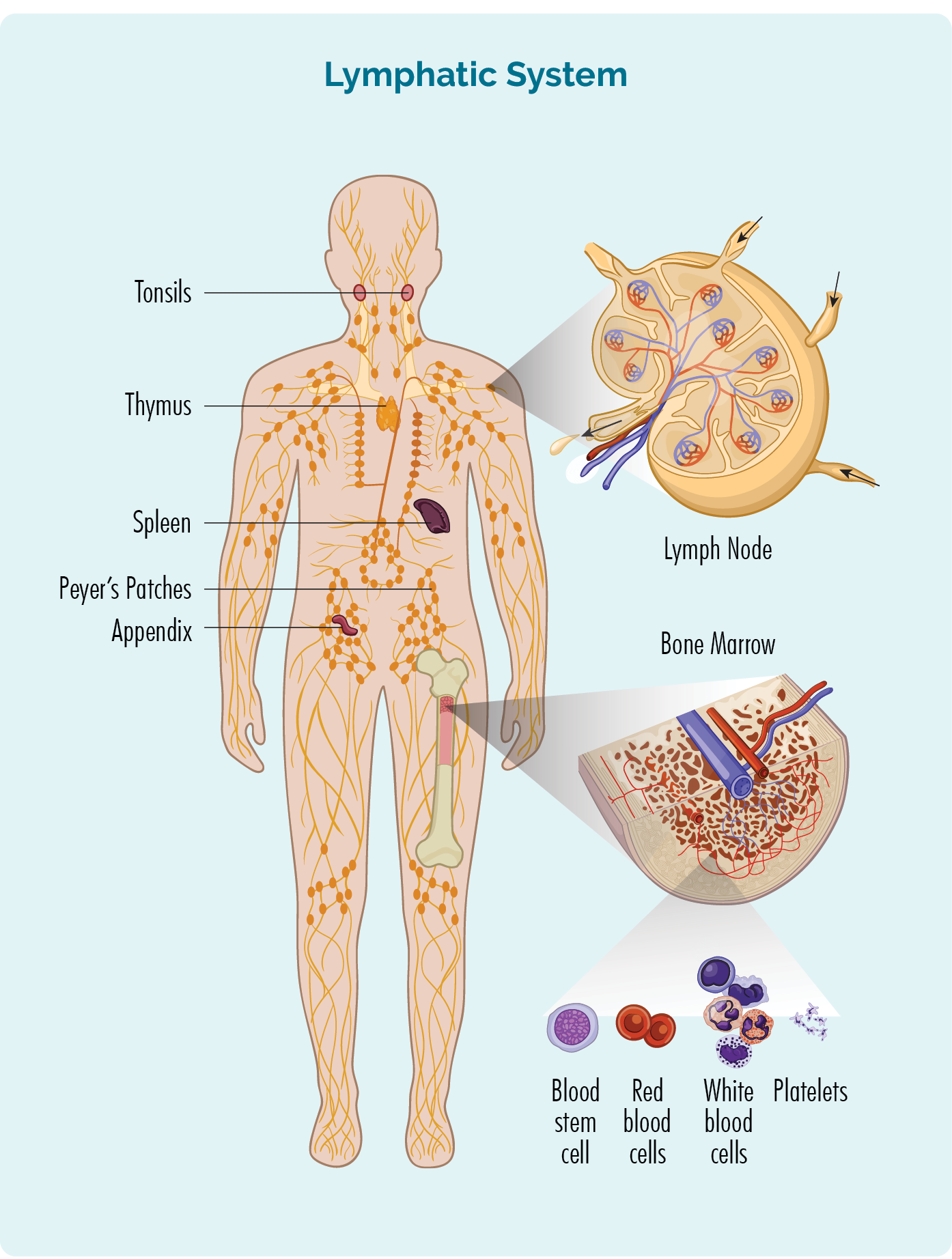
- آپ کے بون میرو (آپ کی ہڈیوں کے درمیان میں سپنج والا حصہ) میں بنتے ہیں، لیکن عام طور پر آپ کے تلی اور آپ کے لمف نوڈس میں رہتے ہیں۔ کچھ آپ کے thymus اور خون میں بھی رہتے ہیں۔
- انفیکشن یا بیماری سے لڑنے کے لیے آپ کے لیمفیٹک نظام کے ذریعے، آپ کے جسم کے کسی بھی حصے تک سفر کر سکتے ہیں۔
برکٹ لیمفوما اس وقت نشوونما پاتا ہے جب آپ کے کچھ بی سیل کینسر کا شکار ہوجاتے ہیں۔ وہ بے قابو ہو کر بڑھتے ہیں، غیر معمولی ہوتے ہیں، اور اس وقت نہیں مرتے جب انہیں ہونا چاہیے۔
جب آپ کو برکٹ لیمفوما ہوتا ہے، تو آپ کا کینسر بی سیل لیمفوسائٹس:
- بہت تیزی سے بڑھیں اور ضرب کریں۔
- انفیکشن اور بیماری سے لڑنے کے لئے مؤثر طریقے سے کام نہیں کرے گا.
- اپنے صحت مند B-خلیوں سے بہت مختلف دیکھو اور برتاؤ کرو۔
- آپ کے جسم کے کئی حصوں میں لیمفوما کی نشوونما اور بڑھنے کا سبب بن سکتا ہے۔
برکٹ لیمفوما کی ذیلی اقسام
لیمفوما کی مختلف ذیلی قسمیں ہیں۔ مختلف ذیلی قسموں کے بارے میں جاننے کے لیے نیچے دیے گئے عنوانات پر کلک کریں۔
مقامی برکٹ لیمفوما، جو افریقی پس منظر والے لوگوں میں زیادہ عام ہے، اور افریقی بچوں میں سب سے زیادہ عام لیمفوما ہے۔ یہ ان لوگوں میں بھی زیادہ عام ہے جنہیں ملیریا یا ایپسٹین بار وائرس (EBV) ہوا ہے۔
Endemic Burkitt Lymphoma اکثر آپ کے جبڑے، یا آپ کے چہرے کی دوسری ہڈیوں سے شروع ہوتا ہے، لیکن یہ آپ کے پیٹ (پیٹ) میں بھی شروع ہو سکتا ہے۔
چھٹپٹ برکٹ لیمفوما دنیا کے کسی بھی حصے میں ہوسکتا ہے اور بہت سے لیمفوماس کی طرح ان لوگوں میں زیادہ عام سمجھا جاتا ہے جنہیں ایپسٹین بار وائرس سے انفیکشن ہوا ہے۔ یہ اکثر آپ کے پیٹ میں شروع ہوتا ہے، لہذا یہ آپ کے پیٹ میں درد یا تکلیف عام ہو سکتا ہے۔
چھٹپٹ برکٹ لیمفوما آپ کے مرکزی اعصابی نظام میں پھیل سکتا ہے، بشمول آپ کے دماغ اور ریڑھ کی ہڈی، آپ کے تھائرائڈ گلینڈ، ٹانسلز اور آپ کے چہرے کی ہڈیاں۔
امیونو ڈیفینسی سے وابستہ برکٹ لیمفوما کمزور مدافعتی نظام والے لوگوں میں زیادہ عام ہے، اور یہ ان لوگوں میں پایا جاتا ہے جن کو ہیومن امیونو وائرس (HIV) ہے یا جنہوں نے حاصل شدہ امیونو ڈیفینسی سنڈروم (AIDS) تیار کیا ہے۔
تاہم، یہ ذیلی قسم اس صورت میں بھی ترقی کر سکتی ہے اگر آپ ایسی دوائیں لیتے ہیں جو آپ کے مدافعتی نظام کو تیز کرتی ہیں جیسے کہ اعضاء کی پیوند کاری کے بعد لی گئی ہیں یا اگر آپ کو خود سے قوت مدافعت کی بیماری ہے۔
برکٹ لیمفوما کتنا عام ہے؟
برکٹ لیمفوما بچوں اور بڑوں سمیت کسی بھی عمر کے لوگوں کو متاثر کرتا ہے۔ یہ 5 سے 10 سال کی عمر کے بچوں میں لیمفوما کی سب سے عام قسم ہے اور یہ بچپن کے تمام لیمفوما کا 30% بنتا ہے – اس کا مطلب ہے کہ لیمفوما والے ہر 3 میں سے 10 بچوں کو برکٹ لیمفوما ہوگا۔
یہ ان بالغوں میں بہت کم ہوتا ہے جن میں ہر 1 (2-100%) میں سے صرف 1 یا 2 بالغوں میں برکٹ لیمفوما ہوتا ہے۔ بالغوں میں یہ 30-50 سال کی عمر کے لوگوں میں زیادہ عام ہے۔
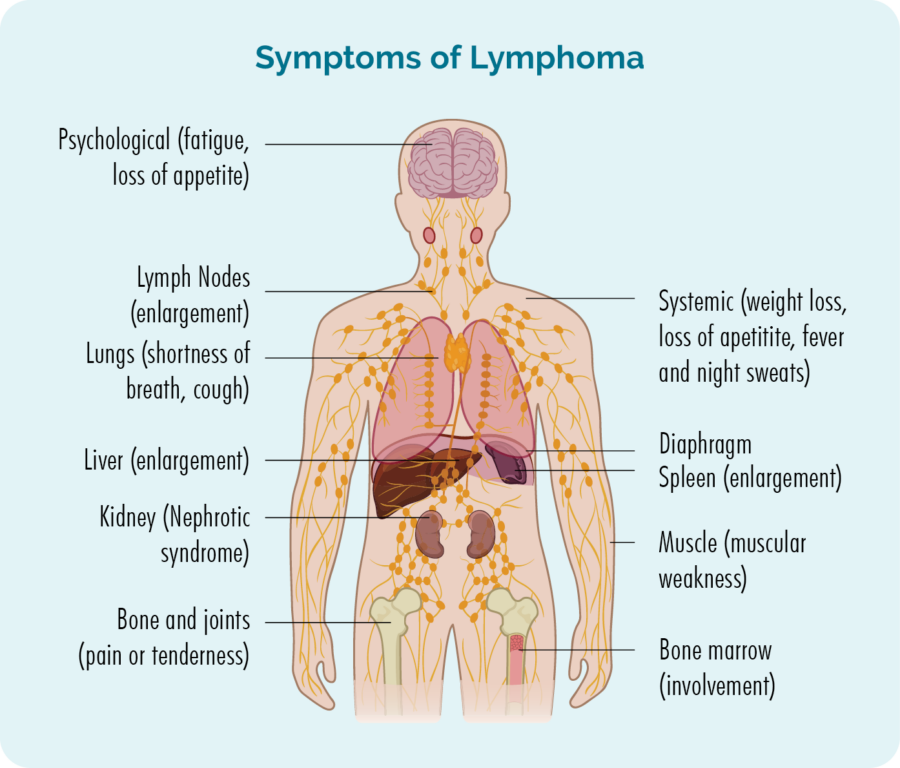
لیمفوما کی علامات۔
برکٹ لیمفوما کی کچھ علامات دوسرے لیمفوما کی علامات سے ملتی جلتی ہیں، اور دیگر کا تعلق اس جگہ سے ہو سکتا ہے جہاں لیمفوما بڑھ رہا ہے۔
برکٹ لیمفوما کی عام جگہوں میں شامل ہیں:
- آپ کی گردن، بغل اور کمر میں لمف نوڈس
- آپ کا پیٹ اور آنت
- آپ کا مرکزی اعصابی نظام (CNS) - دماغ اور ریڑھ کی ہڈی
- بون میرو
- تلی، جگر اور آپ کے جسم کے دیگر اعضاء
- آپ کے جبڑے یا آپ کے چہرے کی دوسری ہڈیاں۔

نوڈل اور اضافی نوڈل برکٹ لیمفوما
برکٹ لیمفوما آپ کے لمف نوڈس میں یا آپ کے لمف نوڈس کے باہر شروع ہوسکتا ہے۔ جب یہ آپ کے لمف نوڈس میں شروع ہوتا ہے تو اسے "نوڈل" کہا جاتا ہے۔ جب یہ آپ کے لمف نوڈس سے باہر شروع ہوتا ہے – جیسے کہ آپ کے اعضاء یا بون میرو میں اسے "اضافی نوڈل" کہا جاتا ہے۔
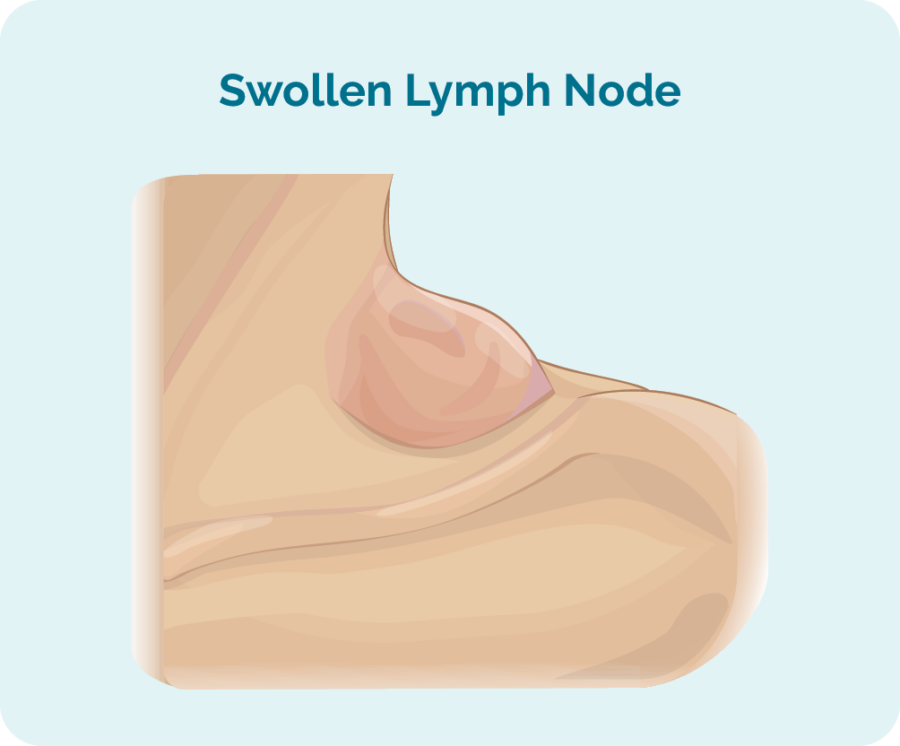
نوڈل برکٹ لیمفوما کی سب سے عام علامت سوجن لمف نوڈس ہے جو آپ کے جسم کے کسی بھی حصے میں ہو سکتی ہے۔ وہ عام طور پر آپ کی گردن، بغلوں یا کمر میں محسوس ہوتے ہیں، کیونکہ یہ لمف نوڈس آپ کی جلد کے قریب ہوتے ہیں۔
لیکن ہمارے سینے، پیٹ، بازو، ٹانگوں اور سر میں بھی لمف نوڈس ہوتے ہیں۔ کیونکہ برکٹ لیمفوما اتنی تیزی سے بڑھتا اور پھیلتا ہے کہ آپ اپنے جسم کے بہت سے حصوں میں لمف نوڈس کو سوجن محسوس کر سکتے ہیں۔
سوجن لمف نوڈس یا extranodal lymphoma کی دیگر علامات
اس بات پر منحصر ہے کہ آپ کے جسم کے کن حصوں میں لمف نوڈس کی سوجن ہے آپ کو مختلف علامات کا سامنا کرنا پڑ سکتا ہے۔ لمفوما سے متعلق بہت سے سوجے ہوئے لمف نوڈس تکلیف دہ نہیں ہوتے ہیں، لیکن اگر وہ دوسرے اعضاء، اعصاب پر دباؤ ڈالتے ہیں یا اگر وہ بہت بڑے ہو جاتے ہیں تو یہ تکلیف دہ ہو سکتے ہیں۔
لمف نوڈس کے علاوہ، ہمارے جسم کے مختلف حصوں جیسے ہمارے منہ، معدہ، آنتوں، پھیپھڑوں میں لمفائیڈ ٹشو بھی ہوتے ہیں۔ لیمفائیڈ ٹشو مدافعتی خلیوں کے وہ حصے ہیں جو ہمارے جسم کے علاقوں میں رہتے ہیں تاکہ انفیکشن پر نظر رکھیں اور ان سے لڑیں۔ برکٹ لیمفوما ان علاقوں میں سے کسی میں بھی شروع یا پھیل سکتا ہے۔
علامات میں درج ذیل شامل ہو سکتے ہیں۔
متاثرہ علاقہ | علامات |
سینے یا گردن | سانس کی قلت آپ کی آواز میں تبدیلیاں ایک مستقل کھانسی سینے یا گردن میں درد، دباؤ یا تکلیف دل کی تال میں تبدیلی اگر آپ کے دل پر دباؤ ہے۔ |
مرکزی اعصابی نظام (دماغ، ریڑھ کی ہڈی اور آپ کی آنکھوں کے پیچھے کا علاقہ) | الجھن یا یادداشت میں تبدیلی چکر آپ کے وژن میں تبدیلیاں کمزوری، جھنجھناہٹ یا جلن مشکل چلنا۔ ٹوائلٹ جانے میں دشواری دورے (فٹ) شخصیت میں تبدیلی |
آنت - (منہ، پیٹ اور آنتیں) | الٹی کے ساتھ یا اس کے بغیر متلی نساء یا قبضہ سوجن پیٹ (آپ حاملہ بھی لگ سکتے ہیں) جب آپ بیت الخلا جاتے ہیں تو خون پیٹ بھرا محسوس کرنا چاہے آپ نے نہ کھایا ہو، یا بہت کم کھایا ہو۔ نگلنے میں دشواری۔ |
بون میرو | آپ کے خون کی اچھی گنتی میں تبدیلیاں بشمول:
|
آپ کے لیمفیٹک نظام کے اعضاء - تلی اور تھائمس
آپ کی تلی ایک ایسا عضو ہے جو آپ کے خون کو فلٹر کرتا ہے اور اسے صحت مند رکھتا ہے۔ یہ آپ کے لیمفیٹک نظام کا ایک عضو بھی ہے جہاں آپ کے بی سیل لیمفوسائٹس رہتے ہیں اور انفیکشن سے لڑنے کے لیے اینٹی باڈیز تیار کرتے ہیں۔ یہ آپ کے پیٹ کے اوپری حصے میں آپ کے پھیپھڑوں کے نیچے اور آپ کے پیٹ (پیٹ) کے قریب ہے۔
جب آپ کی تلی بہت بڑی ہو جاتی ہے، تو یہ آپ کے معدے پر دباؤ ڈال سکتی ہے اور آپ کو پیٹ بھرنے کا احساس دلا سکتی ہے، چاہے آپ نے بہت کچھ نہ کھایا ہو۔ آپ یہ بھی حاصل کر سکتے ہیں:
- کم خون کی گنتی
- انتہائی تھکاوٹ۔
- وزن میں کمی.
- یرقان (آپ کی جلد اور آنکھوں کا پیلا ہونا)۔
- آپ کے پیٹ میں درد یا "اپھارہ" کا احساس۔
اور thymus یہ آپ کے لیمفیٹک نظام کا بھی حصہ ہے۔ یہ تتلی کی شکل کا ایک عضو ہے جو آپ کی چھاتی کی ہڈی کے بالکل پیچھے آپ کے سینے کے سامنے بیٹھتا ہے۔ کچھ بی خلیے بھی رہتے ہیں اور آپ کے thymus سے گزرتے ہیں۔ اگر لیمفوما آپ کے تھائمس میں ہے تو آپ کے سینے میں گانٹھ ہو سکتی ہے جو آپ کے سینے کے دوسرے اعضاء پر دباؤ ڈال سکتی ہے۔ مندرجہ بالا جدول میں درج علامات کی طرح ہو سکتے ہیں۔
لیور
- یرقان
- درد یا تکلیف جو آپ کے بائیں کندھے تک پھیل سکتی ہے۔
- بھوک میں کمی اور وزن میں کمی۔
- سیال جمع ہونے کی وجہ سے آپ کے پیٹ میں سوجن (جلد)۔
- غیر معمولی خون بہنا۔
بی علامات
B-علامات اس وقت ہو سکتی ہیں جب لیمفوما فعال طور پر بڑھ رہا ہو۔ یہ اس بات کی نشاندہی کر سکتا ہے کہ لیمفوما آپ کے توانائی کے ذخائر کو استعمال کر رہا ہے یا ایسے کیمیکل تیار کر رہا ہے جو آپ کے جسم کے درجہ حرارت کو کنٹرول کرنے کے طریقے کو متاثر کرتا ہے۔ ہمیشہ اپنے ڈاکٹر کو B-علامات کی اطلاع دیں۔

برکٹ لیمفوما کی تشخیص اور اسٹیجنگ
اگر آپ کا ڈاکٹر یہ سوچتا ہے کہ آپ کو لیمفوما ہو سکتا ہے، تو انہیں کئی اہم ٹیسٹ کروانے کی ضرورت ہوگی۔ یہ ٹیسٹ آپ کے علامات کی وجہ کے طور پر لیمفوما کی تصدیق یا مسترد کرنے کے لیے ضروری ہیں۔
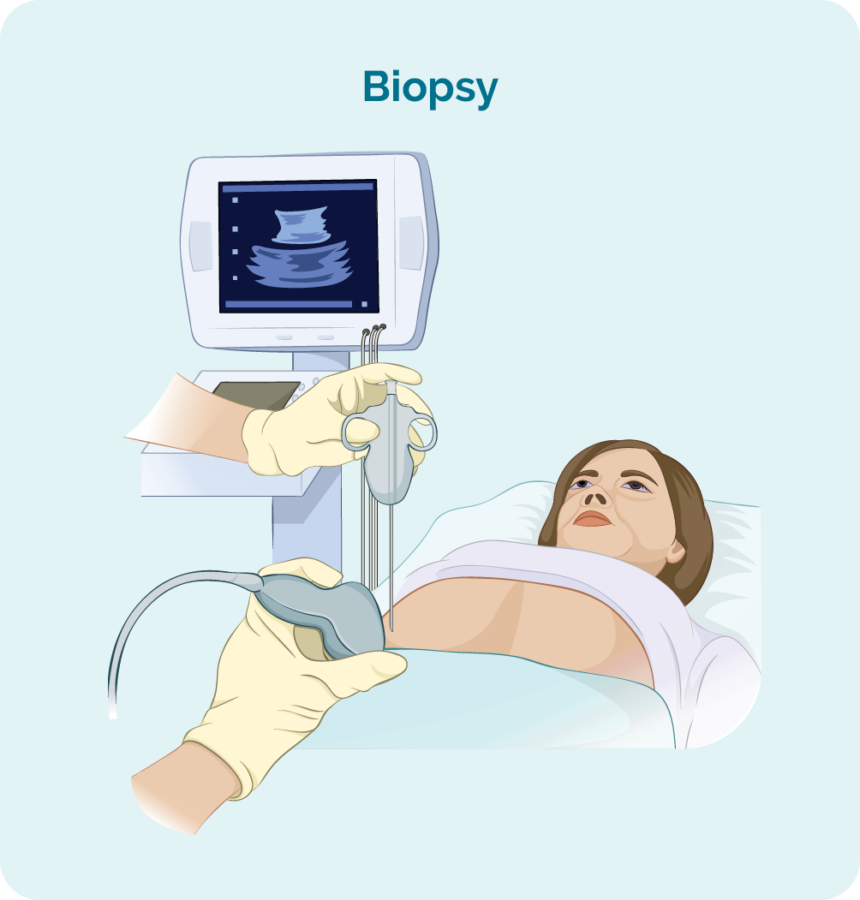
برکٹ لیمفوما کی تشخیص کے لیے آپ کو بایپسی کی ضرورت ہوگی۔ بایپسی ایک طریقہ کار ہے جس کا حصہ، یا تمام متاثرہ لمف نوڈ اور/یا بون میرو کے نمونے کو ہٹا دیا جاتا ہے۔ اس کے بعد سائنسدانوں کے ذریعہ بایپسی کی جانچ لیبارٹری میں کی جاتی ہے تاکہ یہ معلوم کیا جا سکے کہ آیا ایسی تبدیلیاں ہیں جو ڈاکٹر کو برکٹ کی تشخیص میں مدد دیتی ہیں۔
جب آپ کی بایپسی ہوتی ہے، تو آپ کو مقامی یا عام بے ہوشی کی دوا لگ سکتی ہے۔ یہ بایپسی کی قسم اور آپ کے جسم کے کس حصے سے لیا گیا ہے اس پر منحصر ہوگا۔ بائیوپسی کی مختلف قسمیں ہیں اور بہترین نمونہ حاصل کرنے کے لیے آپ کو ایک سے زیادہ کی ضرورت پڑ سکتی ہے۔
خون کے ٹیسٹ
آپ کے لیمفوما کی تشخیص کرنے کی کوشش کرتے وقت خون کے ٹیسٹ لیے جاتے ہیں، بلکہ آپ کے پورے علاج کے دوران یہ یقینی بنانے کے لیے بھی لیا جاتا ہے کہ آپ کے اعضاء ٹھیک سے کام کر رہے ہیں اور ہمارے علاج سے نمٹ سکتے ہیں۔
کور یا باریک سوئی بائیوپسی
لمفوما کی علامات کی جانچ کرنے کے لیے سوجن لمف نوڈ یا ٹیومر کے نمونے کو ہٹانے کے لیے کور یا باریک سوئی کی بایپسی لی جاتی ہے۔
آپ کا ڈاکٹر عام طور پر اس علاقے کو بے حس کرنے کے لیے مقامی اینستھیٹک کا استعمال کرے گا تاکہ آپ کو طریقہ کار کے دوران کوئی درد محسوس نہ ہو، لیکن آپ اس بایپسی کے دوران بیدار ہوں گے۔ اس کے بعد وہ سوجی ہوئی لمف نوڈ یا گانٹھ میں سوئی ڈالیں گے اور ٹشو کا نمونہ نکالیں گے۔
اگر آپ کا سوجن لمف نوڈ یا گانٹھ آپ کے جسم کے اندر گہرائی میں ہے تو بایپسی الٹراساؤنڈ یا خصوصی ایکسرے (امیجنگ) رہنمائی کی مدد سے کی جا سکتی ہے۔
اس کے لیے آپ کے پاس عام بے ہوشی کی دوا ہو سکتی ہے (جو آپ کو تھوڑی دیر کے لیے سونے دیتی ہے)۔ اس کے بعد آپ کو کچھ ٹانکے بھی لگ سکتے ہیں۔
کور سوئی بایپسی باریک سوئی بایپسی سے بڑا نمونہ لیتی ہے۔
Excisional نوڈ بایپسی
Excisional نوڈ بایپسی اس وقت کی جاتی ہے جب آپ کے سوجے ہوئے لمف نوڈ یا ٹیومر آپ کے جسم میں اتنے گہرے ہوں کہ کور یا باریک سوئی بایپسی کے ذریعے آپ تک رسائی حاصل نہ کی جا سکے۔ آپ کو ایک عام بے ہوشی کی دوا ہوگی جو آپ کو تھوڑی دیر کے لیے سوئے گی تاکہ آپ خاموش رہیں، اور درد محسوس نہ کریں۔
اس طریقہ کار کے دوران، سرجن پورے لمف نوڈ یا گانٹھ کو ہٹا دے گا اور اسے جانچ کے لیے پیتھالوجی میں بھیجے گا۔
آپ کو ایک چھوٹا سا زخم ہوگا جس میں کچھ ٹانکے لگے ہوں گے اور اوپر سے ڈریسنگ ہوگی۔
ٹانکے عام طور پر 7-10 دن تک رہتے ہیں، لیکن آپ کا ڈاکٹر یا نرس آپ کو ہدایات دیں گے کہ ڈریسنگ کی دیکھ بھال کیسے کریں، اور ٹانکے اتارنے کے لیے کب واپس آنا ہے۔
برکٹ لیمفوما کی تشخیص
ایک بار جب آپ کا ڈاکٹر آپ کے خون کے ٹیسٹ اور بایپسیوں سے نتائج حاصل کر لے گا تو وہ آپ کو بتا سکیں گے کہ آیا آپ کو برکٹ لیمفوما ہے اور یہ بھی آپ کو بتانے کے قابل ہو جائے گا کہ آپ کے پاس برکٹ کی کون سی ذیلی قسم ہے۔ اس کے بعد وہ آپ کے لیمفوما کو اسٹیج اور گریڈ کرنے کے لیے مزید ٹیسٹ کرنا چاہیں گے۔
سٹیجنگ اور گریڈنگ برکٹ لیمفوما
ایک بار جب آپ کو برکٹ لیمفوما کی تشخیص ہو جائے گی، آپ کے ڈاکٹر کے پاس آپ کے لیمفوما کے بارے میں مزید سوالات ہوں گے۔ ان میں شامل ہوں گے:
- آپ کا لیمفوما کس مرحلے میں ہے؟
- آپ کے پاس برکٹ کی کون سی ذیلی قسم ہے؟
سٹیجنگ اور گریڈنگ کے بارے میں مزید جاننے کے لیے نیچے دیے گئے عنوانات پر کلک کریں۔
اسٹیجنگ سے مراد یہ ہے کہ آپ کے جسم کا کتنا حصہ آپ کے لیمفوما سے متاثر ہوا ہے – یا، یہ کہاں تک پھیل گیا ہے جہاں سے یہ پہلی بار شروع ہوا ہے۔
بی سیلز آپ کے جسم کے کسی بھی حصے میں سفر کر سکتے ہیں۔ اس کا مطلب یہ ہے کہ لیمفوما خلیات (کینسر والے بی سیلز) آپ کے جسم کے کسی بھی حصے میں بھی جا سکتے ہیں۔ اس معلومات کو تلاش کرنے کے لیے آپ کو مزید ٹیسٹ کروانے کی ضرورت ہوگی۔ ان ٹیسٹوں کو سٹیجنگ ٹیسٹ کہا جاتا ہے اور جب آپ کو نتائج ملیں گے، تو آپ کو پتہ چل جائے گا کہ آیا آپ کے پاس اسٹیج ون (I)، اسٹیج ٹو (II)، اسٹیج تھری (III) یا اسٹیج فور (IV) Burkitt Lymphoma ہے۔ تاہم، کیونکہ برکیٹس بہت جارحانہ ہے، یہ اکثر پہلے سے ہی ایک اعلی درجے کا مرحلہ ہوتا ہے (مرحلہ 3 یا 4) جب آپ کی تشخیص ہوتی ہے،
آپ کے لیمفوما کا مرحلہ انحصار کرے گا:
- آپ کے جسم کے کتنے حصوں میں لیمفوما ہے۔
- جہاں لیمفوما شامل ہے اگر یہ آپ کے ڈایافرام کے اوپر، نیچے یا دونوں طرف ہے (پسلی کے پنجرے کے نیچے ایک بڑا، گنبد نما عضلہ جو سینے کو آپ کے پیٹ سے الگ کرتا ہے)
- چاہے لیمفوما آپ کے بون میرو یا دوسرے اعضاء جیسے جگر، پھیپھڑوں، جلد یا ہڈی میں پھیل گیا ہو۔
مراحل I اور II کو 'ابتدائی یا محدود مرحلہ' کہا جاتا ہے (جس میں آپ کے جسم کا ایک محدود حصہ شامل ہوتا ہے)۔
مراحل III اور IV کو 'اعلی درجے کا مرحلہ' (زیادہ وسیع) کہا جاتا ہے۔
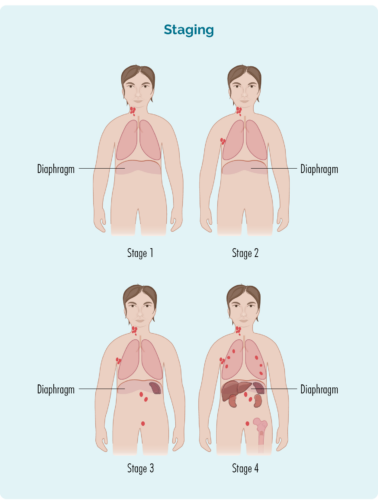
اسٹیج 1 | ایک لمف نوڈ کا علاقہ متاثر ہوتا ہے، ڈایافرام کے اوپر یا نیچے* |
اسٹیج 2 | ڈایافرام کے ایک ہی طرف دو یا زیادہ لمف نوڈ کے علاقے متاثر ہوتے ہیں* |
اسٹیج 3 | کم از کم ایک لمف نوڈ کا علاقہ اوپر اور ڈایافرام کے نیچے کم از کم ایک لمف نوڈ کا علاقہ متاثر ہوتا ہے* |
اسٹیج 4 | لیمفوما متعدد لمف نوڈس میں ہوتا ہے اور جسم کے دوسرے حصوں (مثلاً ہڈیاں، پھیپھڑے، جگر) میں پھیل چکا ہے۔ |
اسٹیجنگ کی اضافی معلومات
آپ کا ڈاکٹر آپ کے مرحلے کے بارے میں ایک خط کا استعمال کرتے ہوئے بھی بات کر سکتا ہے، جیسے کہ A, B, E, X یا S۔ یہ خط آپ کے علامات کے بارے میں مزید معلومات فراہم کرتے ہیں یا آپ کا جسم لیمفوما سے کیسے متاثر ہو رہا ہے۔ یہ تمام معلومات آپ کے ڈاکٹر کو آپ کے لیے بہترین علاج کا منصوبہ تلاش کرنے میں مدد کرتی ہیں۔
خط | مطلب | اہمیت |
A یا B |
|
|
سابق |
|
|
S |
|
(آپ کی تلی آپ کے لیمفیٹک نظام میں ایک ایسا عضو ہے جو آپ کے خون کو فلٹر اور صاف کرتا ہے، اور یہ وہ جگہ ہے جہاں آپ کے بی سیل آرام کرتے ہیں اور اینٹی باڈیز بناتے ہیں) |
سٹیجنگ کے لیے ٹیسٹ
یہ جاننے کے لیے کہ آپ کے پاس کون سا مرحلہ ہے، آپ کو درج ذیل میں سے کچھ اسٹیجنگ ٹیسٹ کروانے کے لیے کہا جا سکتا ہے:
حساب شدہ ٹوموگرافی (سی ٹی) اسکین
یہ اسکین آپ کے سینے، پیٹ یا شرونی کے اندر کی تصاویر لیتا ہے۔ وہ تفصیلی تصاویر فراہم کرتے ہیں جو معیاری ایکس رے سے زیادہ معلومات فراہم کرتے ہیں۔
پوزیٹرون ایمیشن ٹوموگرافی (PET) اسکین
یہ ایک اسکین ہے جو آپ کے پورے جسم کے اندر کی تصاویر لیتا ہے۔ آپ کو کچھ ایسی دوا دی جائے گی اور سوئی لگائی جائے گی جو کینسر کے خلیات – جیسے لیمفوما سیلز جذب کرتے ہیں۔ وہ دوا جو PET اسکین کو لیمفوما کے خلیات والے علاقوں کو نمایاں کرکے اس کی شناخت کرنے میں مدد کرتی ہے کہ لمفوما کہاں ہے اور سائز اور شکل۔ ان علاقوں کو کبھی کبھی "گرم" کہا جاتا ہے۔
لومر پنچر
لمبر پنکچر ایک ایسا طریقہ کار ہے جو یہ چیک کرنے کے لیے کیا جاتا ہے کہ آیا آپ کے جسم میں کوئی لیمفوما ہے۔ مرکزی اعصابی نظام (سی این ایس)جس میں آپ کا دماغ، ریڑھ کی ہڈی اور آپ کی آنکھوں کے ارد گرد کا علاقہ شامل ہے۔ طریقہ کار کے دوران آپ کو بہت ساکت کہنا پڑے گا، اس لیے بچوں اور بچوں کو طریقہ کار کے مکمل ہونے تک انہیں تھوڑی دیر کے لیے سونے کے لیے جنرل بے ہوشی کی دوا لگ سکتی ہے۔ زیادہ تر بالغوں کو علاقے کو بے حس کرنے کے طریقہ کار کے لیے صرف مقامی اینستھیٹک کی ضرورت ہوگی۔
آپ کا ڈاکٹر آپ کی پیٹھ میں سوئی ڈالے گا، اور تھوڑا سا سیال نکالے گا جسے "دماغی ریڑھ کی ہڈی کا سیال" (CSF) آپ کی ریڑھ کی ہڈی کے ارد گرد سے. CSF ایک سیال ہے جو آپ کے CNS میں جھٹکا جذب کرنے والے کی طرح کام کرتا ہے۔ اس میں آپ کے دماغ اور ریڑھ کی ہڈی کی حفاظت کے لیے مختلف پروٹین اور انفیکشن سے لڑنے والے مدافعتی خلیات جیسے لیمفوسائٹس بھی ہوتے ہیں۔ CSF آپ کے دماغ میں یا آپ کی ریڑھ کی ہڈی کے ارد گرد موجود کسی بھی اضافی سیال کو نکالنے میں بھی مدد کر سکتا ہے تاکہ ان علاقوں میں سوجن کو روکا جا سکے۔
اس کے بعد CSF کا نمونہ پیتھالوجی میں بھیجا جائے گا اور لیمفوما کی کسی بھی علامت کی جانچ پڑتال کی جائے گی۔
ہڈی میرو بایپسی
- بون میرو ایسپیریٹ (BMA): یہ ٹیسٹ بون میرو کی جگہ میں پائے جانے والے مائع کی تھوڑی مقدار لیتا ہے۔
- بون میرو ایسپریٹ ٹریفائن (BMAT): یہ ٹیسٹ بون میرو ٹشو کا ایک چھوٹا سا نمونہ لیتا ہے۔

اس کے بعد نمونے پیتھالوجی میں بھیجے جاتے ہیں جہاں لیمفوما کی علامات کے لیے ان کی جانچ کی جاتی ہے۔
بون میرو بایپسی کا عمل اس بات پر منحصر ہو سکتا ہے کہ آپ اپنا علاج کہاں کر رہے ہیں، لیکن عام طور پر اس علاقے کو بے حس کرنے کے لیے مقامی اینستھیٹک شامل کیا جائے گا۔
کچھ ہسپتالوں میں، آپ کو ہلکی مسکن دوا دی جا سکتی ہے جو آپ کو آرام کرنے میں مدد دیتی ہے اور آپ کو طریقہ کار کو یاد رکھنے سے روک سکتی ہے۔ تاہم بہت سے لوگوں کو اس کی ضرورت نہیں ہے اور اس کے بجائے اسے چوسنے کے لیے "گرین سیٹی" لگ سکتی ہے۔ اس سبز سیٹی میں درد کو مارنے والی دوا ہے (جسے Penthrox یا methoxyflurane کہتے ہیں)، جسے آپ پورے طریقہ کار کے دوران ضرورت کے مطابق استعمال کرتے ہیں۔
اس بات کو یقینی بنائیں کہ آپ اپنے ڈاکٹر سے پوچھیں کہ طریقہ کار کے دوران آپ کو زیادہ آرام دہ بنانے کے لیے کیا دستیاب ہے، اور ان سے اس بارے میں بات کریں کہ آپ کے خیال میں آپ کے لیے کیا بہترین آپشن ہوگا۔
بون میرو بایپسی کے بارے میں مزید معلومات ہمارے ویب پیج پر یہاں مل سکتی ہیں۔
برکٹ لیمفوما سب سے زیادہ جارحانہ لیمفوما ذیلی قسم اور سب سے زیادہ جارحانہ کینسر ہے۔ لہذا، یہ ہمیشہ ایک اعلی گریڈ لیمفوما سمجھا جاتا ہے.
گریڈ سے مراد یہ ہے کہ خلیات کتنی تیزی سے بڑھ رہے ہیں، وہ کیسا دکھتے ہیں اور وہ کیسا برتاؤ کرتے ہیں۔
اعلی درجے کے لیمفوما خلیے بہت تیزی سے بڑھتے ہیں، آپ کے عام بی سیل لیمفوسائٹس سے بہت مختلف نظر آتے ہیں اور لیمفوسائٹس کے کام کرنے کے طریقے سے کام کرنے سے قاصر ہیں۔
کم خطرہ اور ہائی رسک برکٹ لیمفوما
آپ کا ڈاکٹر آپ کے برکٹ کو زیادہ خطرہ یا کم خطرہ بھی کہہ سکتا ہے۔ یہ اضافی معلومات ہے جو وہ آپ کے لیے بہترین علاج کا تعین کرنے کے لیے استعمال کرتے ہیں۔ آپ کے خطرے کا تعین درج ذیل کی بنیاد پر کیا جائے گا:
- چاہے آپ کے مرکزی اعصابی نظام (CNS) میں لیمفوما ہے۔
- اگر آپ کے خون کے ٹیسٹ میں ہائی لییکٹیٹ ڈیہائیڈروجنیز (LDH) ظاہر ہوتا ہے۔
- اگر آپ کے پاس کوئی جینیاتی دوبارہ ترتیب یا تبدیلیاں ہیں۔
سائٹوجینک ٹیسٹنگ
جینیاتی تغیرات کی جانچ کرنے کے لیے سائٹوجینیٹک ٹیسٹ کیے جاتے ہیں جو آپ کی بیماری میں شامل ہو سکتے ہیں۔ ان کے بارے میں مزید معلومات کے لیے براہ کرم اس صفحہ پر مزید نیچے اپنے لیمفوما جینیات کو سمجھنے کے لیے ہمارا سیکشن دیکھیں۔ کسی بھی جینیاتی تغیرات کو جانچنے کے لیے استعمال کیے جانے والے ٹیسٹوں کو سائٹوجنیٹک ٹیسٹ کہا جاتا ہے۔ یہ ٹیسٹ یہ دیکھتے ہیں کہ آیا آپ کے کروموسوم اور جینز میں کوئی تبدیلی آئی ہے۔
ہمارے پاس عام طور پر کروموسوم کے 23 جوڑے ہوتے ہیں، اور ان کی تعداد ان کے سائز کے مطابق ہوتی ہے۔ جب آپ کو برکٹ لیمفوما ہوتا ہے تو آپ کے کروموسوم کچھ مختلف نظر آتے ہیں۔
جینز اور کروموسوم کیا ہیں؟
ہمارے جسم کو بنانے والے ہر خلیے میں ایک نیوکلئس ہوتا ہے، اور نیوکلئس کے اندر کروموسوم کے 23 جوڑے ہوتے ہیں۔ ہر کروموسوم DNA (deoxyribonucleic acid) کے لمبے کناروں سے بنا ہے جس میں ہمارے جین ہوتے ہیں۔ ہمارے جین ہمارے جسم کے تمام خلیات اور پروٹین بنانے کے لیے درکار کوڈ فراہم کرتے ہیں، اور انہیں بتاتے ہیں کہ کس طرح دیکھنا یا عمل کرنا ہے۔
اگر ان کروموسوم یا جینز میں کوئی تبدیلی (تغیر) ہوتی ہے تو آپ کے پروٹین اور خلیے ٹھیک سے کام نہیں کریں گے۔
لیمفوسائٹس خلیوں کے اندر جینیاتی تبدیلیوں (جسے تغیرات یا تغیرات کہتے ہیں) کی وجہ سے لیمفوما خلیات بن سکتے ہیں۔ آپ کے لیمفوما بایپسی کو ماہر پیتھالوجسٹ کے ذریعہ دیکھا جا سکتا ہے تاکہ یہ معلوم کیا جا سکے کہ آیا آپ کے جین میں کوئی تغیر پایا جاتا ہے۔
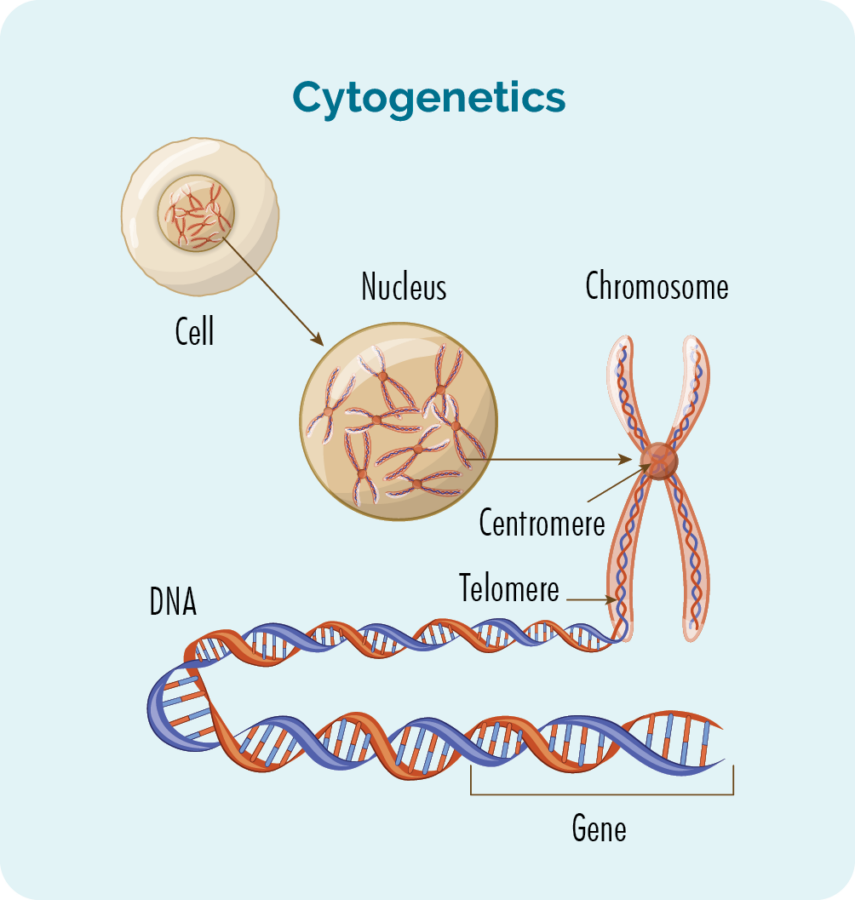
برکٹ لیمفوما میں نقل مکانی۔
برکٹ لیمفوما میں آپ کے جینز میں تبدیلی ہوگی جسے ٹرانسلوکیشن کہتے ہیں۔ ایسا اس وقت ہوتا ہے جب دو کروموسوم کا ایک چھوٹا سا حصہ جگہ بدلتا ہے۔ جین ہمیشہ برکٹ لیمفوما کو متاثر کرتا ہے اس میں 8ویں کروموسوم پر MYC جین شامل ہوتا ہے جس کی نقل 14ویں کروموسوم پر جین کے ساتھ ہوتی ہے۔ آپ اسے t(8:14) کے طور پر لکھا ہوا دیکھیں گے۔
برکٹ لیمفوما کا علاج
بایپسی، سائٹوجنیٹک ٹیسٹنگ اور سٹیجنگ اسکینز سے آپ کے تمام نتائج مکمل ہونے کے بعد، ڈاکٹر آپ کے لیے بہترین ممکنہ علاج کا فیصلہ کرنے کے لیے ان کا جائزہ لے گا۔ کینسر کے کچھ مراکز میں، ڈاکٹر علاج کے بہترین آپشن پر بات کرنے کے لیے ماہرین کی ایک ٹیم سے بھی ملاقات کرے گا۔ اسے کہا جاتا ہے۔ کثیر الشعبہ ٹیم (MDT) ملاقات
آپ کا ڈاکٹر آپ کے برکٹ لیمفوما کے بارے میں بہت سے عوامل پر غور کرے گا، لیکن آپ کو تشخیص کے بعد بہت جلد کیمو-امیونو تھراپی سے علاج شروع کرنے کی ضرورت ہوگی۔ علاج کے بغیر برکٹ لیمفوما مہلک ہے، تاہم علاج کے ساتھ ٹھیک ہونے کا بہت اچھا موقع ہے۔
کیمو امیونو تھراپی کا مطلب ہے ایسی دوائیں رکھنا جو کیموتھراپی کہلاتی ہیں اور ایک مونوکلونل اینٹی باڈی۔ مونوکلونل اینٹی باڈیز کو اکثر امیونو تھراپی کہا جاتا ہے کیونکہ وہ آپ کے مدافعتی نظام کو کینسر سے لڑنے میں مدد کرتے ہیں۔ کیموتھراپی تیزی سے بڑھتے ہوئے خلیوں پر براہ راست حملہ کرکے کام کرتی ہے۔
آپ کے علاج کی منصوبہ بندی کرتے وقت آپ کا ڈاکٹر جن چیزوں پر غور کرے گا ان میں شامل ہیں:
- لیمفوما کا انفرادی مرحلہ، جینیاتی تبدیلیاں اور علامات
- عمر، ماضی کی طبی تاریخ اور عام صحت
- موجودہ جسمانی اور ذہنی تندرستی اور مریض کی ترجیحات
- کوئی بھی علامات جو آپ کو مل رہی ہیں۔
دوسرے ٹیسٹ
اس بات کو یقینی بنانے کے لیے کہ آپ کا دل، پھیپھڑے اور گردے علاج سے نمٹنے کے قابل ہیں، علاج شروع کرنے سے پہلے مزید ٹیسٹ کروائے جا سکتے ہیں۔ ان میں ECG (الیکٹرو کارڈیوگرام)، پھیپھڑوں کے فنکشن ٹیسٹ یا 24 گھنٹے پیشاب جمع کرنا شامل ہو سکتا ہے۔
آپ کا ڈاکٹر یا کینسر نرس آپ کے علاج کے منصوبے اور ممکنہ ضمنی اثرات کی وضاحت کر سکتی ہے، اور آپ کے پاس موجود کسی بھی سوال کا جواب دینے کے لیے موجود ہیں۔ یہ ضروری ہے کہ آپ اپنے ڈاکٹر اور/یا کینسر کی نرس سے کسی ایسی چیز کے بارے میں سوالات پوچھیں جو آپ کو سمجھ نہیں آتی ہے۔
آپ اپنے سوالات کے ساتھ لیمفوما آسٹریلیا نرس ہیلپ لائن کو فون یا ای میل بھی کر سکتے ہیں اور ہم صحیح معلومات حاصل کرنے میں آپ کی مدد کر سکتے ہیں۔
لیمفوما کیئر نرس ہاٹ لائن:
فون: 1800 953 081
ای میل: nurse@lymphoma.org.au
علاج شروع کرنے سے پہلے اپنے ڈاکٹر سے پوچھیں۔
یہ جاننا مشکل ہو سکتا ہے کہ جب آپ علاج شروع کر رہے ہوں تو کون سے سوالات پوچھیں۔ اگر آپ نہیں جانتے، جو آپ نہیں جانتے، آپ کیسے جان سکتے ہیں کہ کیا پوچھنا ہے؟
صحیح معلومات کا ہونا آپ کو زیادہ پراعتماد محسوس کرنے اور یہ جاننے میں مدد دے سکتا ہے کہ آپ کیا توقع کریں۔ اس سے آپ کو آگے کی منصوبہ بندی کرنے میں بھی مدد مل سکتی ہے جس کی آپ کو ضرورت ہو سکتی ہے۔
ہم سوالات کی ایک فہرست جمع کرتے ہیں جو آپ کے لیے مفید ہو سکتے ہیں۔ بلاشبہ، ہر ایک کی صورتحال منفرد ہوتی ہے، اس لیے یہ سوالات ہر چیز کا احاطہ نہیں کرتے، لیکن یہ ایک اچھی شروعات ضرور کرتے ہیں۔
اپنے ڈاکٹر کے سوالات کی پرنٹ ایبل پی ڈی ایف ڈاؤن لوڈ کرنے کے لیے نیچے دیے گئے لنک پر کلک کریں۔
ارورتا تحفظ
برکٹ لیمفوما کا علاج آپ کی زرخیزی (بچے پیدا کرنے کی صلاحیت) کو متاثر کر سکتا ہے۔ یہ بالغوں اور بچوں، مردوں اور عورتوں دونوں کے لیے ہو سکتا ہے۔ اگر آپ (یا آپ کا بچہ) بعد کی زندگی میں بچے چاہتے ہیں، تو اپنے ڈاکٹر سے اس بارے میں بات کریں کہ آیا آپ کی زرخیزی کو بعد میں محفوظ رکھا جا سکتا ہے۔
برکٹ لیمفوما کے ساتھ بالغوں کے لیے عام علاج کے پروٹوکول
آپ کا علاج عام طور پر آپ کے لیمفوما کے خلاف بہت اچھا کام کرتا ہے، لیکن یہ آپ کے اچھے خلیات کو بھی متاثر کر سکتا ہے۔ لہذا آپ کو اپنے اچھے خلیات کی بحالی کے لیے وقت درکار ہے۔ صحت مند خلیے لیمفوما کے خلیات کے مقابلے میں بہت زیادہ تیزی سے بحال ہوتے ہیں کیونکہ وہ بہت زیادہ منظم ہوتے ہیں۔
عام علاج پروٹوکول جو آپ کو پیش کیے جا سکتے ہیں ان میں شامل ہیں:
DA-R-EPOCH (ڈوز ایڈجسٹ ریتوکسیماب، ایٹوپوسائیڈ، پریڈیسولون، ونکرسٹین، سائکلو فاسفمائیڈ، ڈوکسوروبیسن)
R-CODOX-M (ریٹوکسیماب، سائکلو فاسفمائڈ، ونکرسٹائن، ڈوکسوروبیسن، میتھوٹریکسٹ)
- R-CODOX-M کے ساتھ متبادل ہے۔ R-IVAC (rituximab، ifosfamide، etoposide، cytarabine)
GMALL 2002 (55 سال سے زیادہ عمر کے مریض)
GMALL 2002 (55 سال سے کم عمر کے مریض)
ہائپر سی وی اے ڈی پارٹ اے
- ہائپر CVAD حصہ A کے ساتھ متبادل ہے۔ ہائپر سی وی اے ڈی پارٹ بی
برکٹ لیمفوما والے بچوں کے لیے عام علاج کے پروٹوکول
- R-COPADM: rituximab، cyclophosphamide، vincristine، methotrexate، cytarabine، Prednisolone، doxorubicin، etoposide.
- SFOP LMB 89: سائکلو فاسفمائڈ، ونکرسٹائن، میتھوٹریکسیٹ، ڈوکسوروبیسن)، سائٹرابائن، ایٹوپوسائیڈ
پیڈیاٹرک برکٹ لیمفوما میں استعمال ہونے والے کیموتھریپی پروٹوکول کے دیگر تغیرات میں شامل ہیں:
- کاٹنا: cyclophosphamide، daunorubicin، vincristine اور prednisolone
- COPAD: سائکلو فاسفمائڈ، سائٹرابائن، ڈوکسوروبیسن، ونکرسٹائن، ایٹوپوسائیڈ، پریڈیسولون
- COPADM: سائکلو فاسفمائڈ، میتھوٹریکسیٹ، سائٹرابائن، ڈوکسوروبیسن، ونکرسٹائن، ایٹوپوسائیڈ
Relapsed یا Refractory Burkitt Lymphoma
کچھ معاملات میں، آپ کا لیمفوما آپ کے علاج کی پہلی لائن کا جواب نہیں دے سکتا ہے۔ جب ایسا ہوتا ہے، آپ کے لیمفوما کو ریفریکٹری کہا جاتا ہے۔
دوسری بار، آپ کو اپنے علاج سے اچھا جواب مل سکتا ہے، لیکن لمفوما ایک مدت کے بعد دوبارہ لگ سکتا ہے (واپس آ سکتا ہے)۔
ریفریکٹری اور ریلیپسڈ برکٹ لیمفوما دونوں کے لیے آپ کو مزید علاج کی پیشکش کی جائے گی۔
دوسری یا تیسری لائن کے علاج میں شامل ہو سکتے ہیں:
- زیادہ امیونو کیموتھراپی
- اسٹیم سیل ٹرانسپلانٹ۔
- کار ٹی سیل تھراپی
علاج اور غور کرنے والی چیزوں کے بارے میں مزید معلومات کے لیے ہمارا علاج کا صفحہ دیکھیں۔
کلینکل ٹرائلز
یہ سفارش کی جاتی ہے کہ جب بھی آپ کو نیا علاج شروع کرنے کی ضرورت ہو تو آپ اپنے ڈاکٹر سے کلینیکل ٹرائلز کے بارے میں پوچھیں جن کے لیے آپ اہل ہو سکتے ہیں۔
برکٹ لیمفوما کے علاج کو بہتر بنانے کے لیے نئی ادویات، یا دوائیوں کے امتزاج کو تلاش کرنے کے لیے کلینکل ٹرائلز اہم ہیں۔ مستقبل میں.
وہ آپ کو ایک نئی دوا، دوائیوں کا مجموعہ یا دیگر علاج آزمانے کا موقع بھی دے سکتے ہیں جو آپ آزمائش سے باہر نہیں نکل پائیں گے۔ اگر آپ کلینکل ٹرائل میں حصہ لینے میں دلچسپی رکھتے ہیں، تو اپنے ڈاکٹر سے پوچھیں کہ آپ کون سے کلینیکل ٹرائلز کے اہل ہیں۔
بہت سارے علاج اور نئے علاج کے امتزاج ہیں جن کا فی الحال دنیا بھر میں کلینیکل ٹرائلز میں تجربہ کیا جا رہا ہے دونوں نئے تشخیص شدہ اور دوبارہ پیدا ہونے والے Burkitt Lymphoma کے مریضوں کے لیے۔
برکٹ لیمفوما کی تشخیص - اور علاج ختم ہونے پر کیا ہوتا ہے۔
Prognosis ایک اصطلاح ہے جو آپ کی بیماری کے ممکنہ راستے کو بیان کرنے کے لیے استعمال ہوتی ہے، یہ علاج کے لیے کیا ردعمل ظاہر کرے گا اور علاج کے دوران اور بعد میں آپ کیسے کریں گے۔
بہت سے عوامل ہیں جو آپ کی تشخیص میں حصہ ڈالتے ہیں اور تشخیص کے بارے میں مجموعی طور پر بیان دینا ممکن نہیں ہے۔ تاہم، Burkitt Lymphoma اکثر علاج کے لیے بہت اچھا جواب دیتا ہے اور اس کینسر کے بہت سے مریض ٹھیک ہو سکتے ہیں – یعنی علاج کے بعد، آپ کے جسم میں Burkitt Lymphoma کی کوئی علامت نہیں ہے۔ تاہم، لوگوں کا ایک چھوٹا گروپ ہے جو علاج کے ساتھ ساتھ جواب نہیں دے سکتا ہے۔
عوامل جو تشخیص کو متاثر کرسکتے ہیں۔
کچھ عوامل جو آپ کی تشخیص کو متاثر کرسکتے ہیں ان میں شامل ہیں:
- تشخیص کے وقت آپ کی عمر اور مجموعی صحت۔
- آپ علاج کا جواب کیسے دیتے ہیں۔
- کیا ہوگا اگر آپ کے پاس کوئی جینیاتی تغیر ہے۔
- برکٹ لیمفوما کی ذیلی قسم آپ کے پاس ہے۔
اگر آپ اپنی تشخیص کے بارے میں مزید جاننا چاہتے ہیں، تو براہ کرم اپنے ماہر ہیماتولوجسٹ یا آنکولوجسٹ سے بات کریں۔ وہ آپ کو آپ کے خطرے کے عوامل اور تشخیص کی وضاحت کرنے کے قابل ہوں گے۔
سروائیورشپ - کینسر کے ساتھ رہنا، اور اس کے بعد
صحت مند طرز زندگی، یا علاج کے بعد طرز زندگی میں کچھ مثبت تبدیلیاں آپ کی صحت یابی میں بہت مددگار ثابت ہو سکتی ہیں۔ برکٹ کے بعد اچھی زندگی گزارنے میں آپ کی مدد کرنے کے لیے آپ بہت سی چیزیں کر سکتے ہیں۔.
بہت سے لوگوں کو معلوم ہوتا ہے کہ کینسر کی تشخیص، یا علاج کے بعد، زندگی میں ان کے مقاصد اور ترجیحات بدل جاتی ہیں۔ یہ جاننا کہ آپ کا 'نیا معمول' کیا ہے اس میں وقت لگ سکتا ہے اور مایوسی ہو سکتی ہے۔ آپ کے خاندان اور دوستوں کی توقعات آپ سے مختلف ہو سکتی ہیں۔ آپ الگ تھلگ، تھکاوٹ یا مختلف جذبات کی ایک بڑی تعداد محسوس کر سکتے ہیں جو ہر روز بدل سکتے ہیں۔
آپ کے لیمفوما کے علاج کے بعد اہم مقاصد زندگی میں واپس آنا ہے اور:
- اپنے کام، خاندان، اور زندگی کے دیگر کرداروں میں زیادہ سے زیادہ فعال رہیں
- کینسر کے مضر اثرات اور علامات اور اس کے علاج کو کم کریں۔
- دیر سے ضمنی اثرات کی شناخت اور ان کا انتظام کریں۔
- آپ کو ہر ممکن حد تک خود مختار رکھنے میں مدد کریں۔
- اپنے معیار زندگی کو بہتر بنائیں اور اچھی ذہنی صحت کو برقرار رکھیں
کینسر کی بحالی کی مختلف اقسام آپ کو تجویز کی جا سکتی ہیں۔ اس کا مطلب وسیع رینج میں سے کوئی بھی ہو سکتا ہے۔ خدمات جیسے:
- جسمانی تھراپی، درد کا انتظام
- غذائیت اور ورزش کی منصوبہ بندی
- جذباتی، کیریئر اور مالی مشاورت.
خلاصہ
- Burkitt Lymphoma کینسر کی سب سے زیادہ جارحانہ قسم ہے جو آپ کو ہو سکتی ہے – لیکن اس کا مطلب ہے کہ یہ عام طور پر علاج کے لیے بہت اچھا جواب دیتا ہے۔
- برکٹ لیمفوما والے بہت سے لوگ ٹھیک ہو سکتے ہیں۔
- برکٹ لیمفوما اس وقت ہوتا ہے جب آپ کے بی سیل لیمفوسائٹس کینسر بن جاتے ہیں اور بچوں اور بڑوں کو متاثر کر سکتے ہیں۔
- آپ کی تشخیص کے بعد بہت جلد آپ کو کیمو امیونو تھراپی سے علاج کی ضرورت ہوگی۔
- بعض صورتوں میں، آپ کا لیمفوما علاج کے لیے جواب نہیں دے سکتا، یا علاج کے بعد یہ دوبارہ شروع ہوسکتا ہے اور اگر ایسا ہوتا ہے تو آپ کو مزید علاج کی ضرورت ہوگی۔
- اپنے ڈاکٹر سے کلینیکل ٹرائلز کے بارے میں پوچھیں جن کے لیے آپ اہل ہو سکتے ہیں۔